Muchas de las personas que sufren insuficiencia renal crónica no lo saben porque los primeros síntomas suelen ser imperceptibles. Se puede tardar varios años en pasar de insuficiencia renal crónica (IRC) a enfermedad renal. Algunas personas que sufren IRC llegan al final de su vida sin haber desarrollado la enfermedad renal.
Sin embargo, para todos los que se encuentran en cualquier fase de la insuficiencia renal, el conocimiento es poder. Saber cuáles son los síntomas de insuficiencia renal puede permitirle recibir el tratamiento necesario para sentirse mejor. Si Vd. cuenta, o conoce a alguien, con uno o más de los siguientes síntomas de insuficiencia renal, o siente preocupación por problemas renales, visite a su médico para que le realice pruebas de orina y sangre. Recuerde, muchos de los síntomas pueden deberse a causas no relacionadas con la insuficiencia renal. La única manera de saber la causa de los síntomas es visitando a su médico.
1er Síntoma: Cambios de micción
Los riñones producen orina y cuando fallan la orina cambia. ¿Cómo?
- A lo mejor tiene que levantarse durante la noche a orinar.
- La orina puede ser espumosa o con burbujas. Tiene que orinar con más frecuencia, o con mayor cantidad de lo normal, con orina pálida.
- Orina con menos frecuencia, en cantidades menores de lo normal con orina oscura.
- Su orina contiene sangre.
- Se siente apresurado o tiene dificultad para orinar.
Lo que los pacientes dicen:
«Cuando vas al servicio no puedes orinar completamente. Sientes estrechez en la parte inferior, con mucha presión.»
«Empecé a darme cuenta de mi orina. Empecé a ir frecuentemente al servicio y cuando llegaba, no ocurría nada. Piensas, tengo que ir al servicio y cuando estás ahí: dos, tres gotas.»
«Salía sangre en mi orina. Era tan oscura que parecía zumo de uva. Y cuando llegué al hospital pensaban que estaba mintiendo sobre el color de mi orina.»
2º Síntoma: Hinchazón
Los riñones con insuficiencia no pueden deshacerse del fluido extra, que va acumulándose en el cuerpo ocasionando hinchazón de piernas, tobillos, pies, cara y manos.
Lo que los pacientes dicen:
«Recuerdo que mis tobillos estaban muy hinchados. Estaban tan grandes que no podía ni ponerme los zapatos.»
«A mi hermana comenzó a caérsele el pelo, perdía peso pero su cara estaba hinchada hasta que averiguó lo que ocurría con ella.»
«Cuando iba a trabajar un día por la mañana mi tobillo izquierdo estaba hinchado, realmente hinchado, y me encontraba agotado de tan solo ir andando a la parada de autobús. Entonces comprendí que tenía que ir a visitar a mi médico.»
3er Síntoma: Fatiga
Los riñones sanos producen una hormona llamada eritropoyetina, responsable de que el cuerpo produzca los glóbulos rojos encargados de transportar el oxígeno a la sangre. La producción de eritropoyetina disminuye a medida que van fallando los riñones. Sus músculos y mente se cansan rápidamente cuando disminuyen los glóbulos rojos, encargados de transportar el oxígeno. A dicha condición se la conoce con el nombre de anemia pero, se puede tratar.
Lo que los pacientes dicen:
«Me encontraba continuamente cansado y no tenía ni energía ni nada.»
«Solía dormir mucho. Solía llegar a casa de trabajar y me iba derecho a la cama.»
«Como cuando estás continuamente cansado. Me sentía agotado, debilitado, sin hacer nada, totalmente exhausto.»
4º Síntoma: Erupción cutánea/picor
Los riñones eliminan los desechos de la sangre. Cuando los riñones fallan, los desechos van acumulándose en la sangre y pueden ocasionar fuerte picor.
Lo que los pacientes dicen:
«No se trata de un picor en la piel o similar, llega hasta el mismo hueso. Tengo que utilizar un cepillo para aliviarme. Hasta tenía sangre en la espalda de tanto rascarme.»
«Mi piel se había abierto del picor y de tanto rascarme.»
5º Síntoma: Sabor metálico en la boca/aliento a amoníaco
La acumulación de desechos en la sangre (denominada uremia) puede cambiar el sabor de los alimentos y ocasionar mal aliento. También puede notar que deja de gustarle la carne o que está perdiendo peso porque no le apetece comer.
Lo que los pacientes dicen:
«Sabor asqueroso en la boca. Como si estuviera bebiendo hierro.»
«Ya no tiene el apetito que solía tener.»
«Antes de comenzar la diálisis llegué a perder cinco Kgs.»
6º Síntoma: Naúseas y vómitos
Una fuerte acumulación de desechos en la sangre (uremia) también puede ocasionar náuseas y vómitos. La pérdida de apetito suele conllevar pérdida de peso.
Lo que los pacientes dicen:
«Me picaba todo, tenía náuseas, vomitaba continuamente. Mi estómago no podía retener nada.»
«Cuando tenía náuseas no podía comer y me resultaba difícil tomar la medicación para la tensión arterial.»
7º Síntoma: Falta de aliento
La dificultad en recuperar el aliento puede estar relacionado con los riñones de dos maneras. Primero, el fluido extra del cuerpo puede acumularse en los pulmones. Y segundo, la anemia (falta de glóbulos rojos transportadores de oxígeno) puede dejar su cuerpo necesitado de oxígeno y con falta de aliento.
Lo que los pacientes dicen:
«Me resulta alarmante experimentar falta de aliento, me da miedo. Creo que me voy a caer o similar y lo que suelo hacer es sentarme un rato.»
«No podía dormir por la noche. No podía recuperar el aliento, como si me estuviera ahogando o similar. Y la hinchazón, no podía respirar, no podía ir andando a ningún sitio. Me sentía mal.»
«Subes unos cuantos peldaños y te quedas sin aliento, o trabajas y te cansas y tienes que parar.»
8º Síntoma: Sentir frío
La anemia puede hacer que continuamente sientas frío, incluso en una habitación caliente.
Lo que los pacientes dicen:
«Me he dado cuenta de que a veces tengo tanto frío que siento escalofríos.»
«A veces tengo mucho, mucho frío. Puede que haga calor y yo sigo teniendo frío.»
9º Síntoma: Mareos y problemas de concentración
Padecer anemia relacionada con insuficiencia renal significa que su mente no recibe suficiente oxígeno. Lo que puede conllevar fallos de memoria, problemas de concentración y mareos.
Lo que los pacientes dicen:
«Lo sé y le comenté a mi mujer lo de la memoria, no puedo ni recordar lo que hice la semana pasada o quizás lo que hice hace dos días. No podía concentrarme, me gusta mucho hacer crucigramas y leer.»
«Siempre estaba cansado y mareado.»
«Llegó un momento en el que estaba en el trabajo y, de repente, comenzaba a sentirme mareado. Así que pensé que se debía a la tensión arterial o a la diabetes, que iba mal. Eso era lo que pasaba por mi mente.»
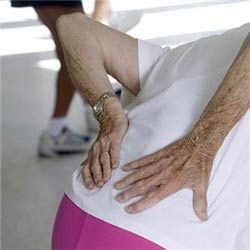
10º Síntoma: Dolor en el costado/la pierna
Algunas personas con problemas renales pueden sufrir dolor en la espalda o en el costado, relacionados con el riñón afectado. Poliquistosis renal, causante de quistes llenos de líquido en los riñones y a veces en el hígado, puede causar dolor.
Lo que los pacientes dicen:
«Hace unos 2 años, iba al servicio constantemente, siempre me dolía la parte inferior de la espalda y me preguntaba por qué… hasta que me diagnosticaron el problema renal.»
«Y entonces tienes que levantarte continuamente por la noche, tienes dolor en el costado, en la espalda y no puedes ni moverte.»
«Por la noche, solía dolerme el costado. Era peor que el dolor de parto. Lloraba y mi marido se levantaba y me masajeaba las piernas.»